- Decembrie 10, 2008
Otita medie
Otita medie reprezintă una dintre cele mai frecvente afecţiuni la copii, cu o incidenţă care descreşte odată cu vârsta.
Definiţia termenilor şi tablou clinic (simptome)
Termenul general de otită medie este definit ca inflamaţia mucoasei urechii medii. Poate fi acută, cu o instalare rapidă a simptomelor (durere, scăderea auzului, febră, uneori secreţie purulentă în ureche), sau cronică (atunci când evoluţia este mai lungă de 3 luni).
Tipurile de otită medie acută corespund în general stadiilor evolutive ale otitei:
- Otită medie acută congestivă (congestia/roşeaţa timpanului) – în acest caz se manifestă de obicei cu durere şi o scădere discretă a auzului
- Otita medie acută seroasă (apare o serozitate, un lichid limpede în urechea medie datorită presiunii negative) – scade auzul, poate să apară sau nu o durere intermitentă

- Otita medie acută supurată – serozitatea din căsuţa timpanului se transformă într-un lichid purulent, infectat (într-o primă fază timpanul bombează şi durerea în ureche este foarte mare, însoţită de obicei de febră, apoi timpanul se poate perfora şi secreţia purulentă se exteriorizează în conduct, durerea dispărând)
[flashvideo filename=http://www.orlonline.ro/wp-content/video/supurata.flv repeat=true/]
Cauzele otitei medii
Sunt reprezentate de două categorii de factori:
- Factorul infecţios: cele mai frecvente bacterii implicate sunt pneumococul (Streptococcus pneumoniae), Haemophilus influenzae şi Moraxella catarrhalis.
- Factori de risc (favorizanţi):
- Individuali (care ţin de organismul gazdei):
- disfuncţia trompei lui Eustache (blocarea comunicării dintre urechea medie şi nazofaringe – vezi imaginea urmatoare) datorită: inflamaţiei (viroze respiratorii superioare, sinuzite etc.), factorilor anatomici (vegetaţii adenoide, anomalii maxilofaciale – palatoschizis, hipertrofia de cornete nazale, polipoza etc)
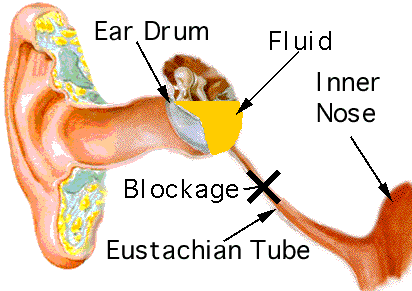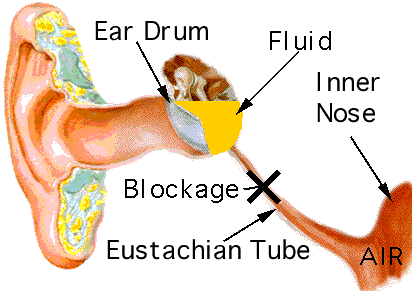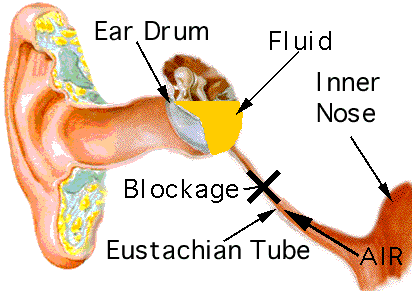
- vârsta (copiii sub 2 ani sunt mai predispuşi) – datorită sistemului imunitar imatur, anatomiei trompei lui Eustache (mai scurtă şi mai orizontală, favorizând astfel migrarea microbilor din nazofaringe spre urechea medie)
- deficienţe imunitare, bolile infecto-contagioase ale copilăriei, terenul alergic
- factori genetici
- disfuncţia trompei lui Eustache (blocarea comunicării dintre urechea medie şi nazofaringe – vezi imaginea urmatoare) datorită: inflamaţiei (viroze respiratorii superioare, sinuzite etc.), factorilor anatomici (vegetaţii adenoide, anomalii maxilofaciale – palatoschizis, hipertrofia de cornete nazale, polipoza etc)
- Non-individuali:
- Copiii din colectivitate
- Sugarii nealăptaţi la sân
- Condiţiile de mediu (frig, umezeală, fum de ţigară)
- Individuali (care ţin de organismul gazdei):
Diagnostic

Diagnosticul poate fi dificil la copiii mici datorită absenţei uneori a simptomelor, factorilor anatomici (dimensiunea mică a canalului auditiv extern), existenţei dopului de ceară care împiedică vizualizarea timpanului.
Examenul cu otoscopul sau, mult mai corect, cu otomicroscopul (microscopul de ureche) este prima etapă a diagnosticului, care ne arată aspectul timpanului şi mobilitatea sa.
Ca test obiectiv, pentru confirmarea în cazuri incerte, se poate apela la impedansmetrie (timpanogramă), o metodă simplă, rapidă şi nedureroasă, în care se testează mobilitatea timpanului, presiunea din urechea medie şi se poate vedea dacă există sau nu serozitate (lichid) în căsuţa timpanului.
În otitele seroase cronice, la copiii cooperanţi, este indicată şi efectuarea audiometriei tonale – măsurarea auzului, pentru a evalua gradul scăderii auzului.
Complicaţii
Complicaţiile formelor acute de otită sunt destul de rare, însă atunci când apar au o gravitate deosebită:
- Otomastoidită (migrarea infecţiei din cutia timpanică spre mastoidă, osul din spatele urechii)

- Paralizie facială
- Labirintită (infecţia urechii interne)
- Meningită, abcese intracraniene etc.
Complicaţiile otitelor medii cronice pot fi: scăderea auzului de diverse grade, timpanoscleroza (plăci de calcar pe timpan sau pe lanţul de osişoare cu imobilizarea consecutivă a acestuia şi scăderea auzului), perforaţia timpanului (în formele supurate), retracţii ale timpanului.
Tratament
Prima linie a tratamentului o reprezintă medicaţia.
Tratamentul antibiotic, controversat în anumite forme de otită medie, trebuie să fie eficient asupra celor trei tipuri principale de bacterii menţionate anterior. De primă alegere este amoxicilina sau asocierile de amoxicilină cu inhibitori de beta-lactamază (acid clavulanic), urmează apoi cefalosporinele de generaţia a 2-a sau mai mare, şi macrolidele (azitromicina).
Esenţial este tratamentul adresat congestiei (inflamaţiei) mucoasei nazale şi secreţiilor din nazofaringe, pentru a asigura permeabilitatea trompei lui Eustache şi astfel aerarea căsuţei timpanului. În acest scop se utilizează picături nazale cu vasoconstrictor, antiseptice nazale şi tratament cu aerosoli cu diverse substanţe.
Pacienţii care nu răspund la tratamentul medicamentos (rezistenţă la antibiotice, deficienţe imune etc) necesită uneori tratament chirurgical:
- Timpanotomia (paracenteza) reprezintă puncţia timpanului în scopul eliminării secreţiei purulente din cutia timpanică. Această metodă, efectuată sub anestezie generală, la otomicroscop, este indicată în otitele medii acute care nu răspund la medicaţie după 48 de ore şi prezintă ca simptome durere mare de ureche, febră, stare generală alterată, sau în formele cu complicaţii.

- Inserţia de tuburi aeratoare transtimpanale, care asigură ventilaţia urechii medii (T-tube, diabolo etc), indicate în otita seroasă cronică (cu evoluţie de peste 3 luni şi scăderea auzului mai mare sau egală cu 20 dB) sau otitele medii recidivante.
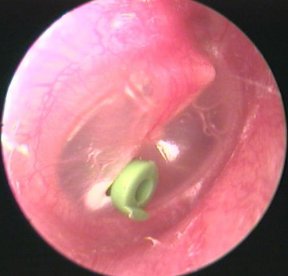
De asemenea, este foarte important în formele cronice sau recidivante, ca şi pentru prevenirea unor noi episoade, tratamentul bolilor favorizante: tratamentul alergiilor, adenoidectomia (“operaţia de polipi”), cura sinuzitei, a deviaţiei de sept sau hipertrofiei cornetelor nazale etc.

